脳梗塞の原因とは?症状や前兆・予防方法から治療の流れまで全て紹介!
更新日時 2022/02/26
この記事は医師に監修されています
中部脳リハビリテーション病院 脳神経外科部長
矢野 大仁 先生
「脳梗塞になるとどうなる?」
「どうやって予防したらよい?」
このように脳梗塞が気になる、心配という方も多いでしょう。
脳梗塞は突然訪れます。本人はもちろん、家族にも大きな影響があります。しっかり知識を身につけて、できるだけ早めの対策をしたいものです。
この記事では、脳梗塞の原因、症状や前兆・予防方法・治療の流れまでを紹介します。この記事をご覧になれば、脳梗塞の全貌がわかります。
- 脳梗塞の症状は突然現れる
- 脳梗塞の原因は様々ある
- 前兆・症状があったら早急に治療する
脳梗塞の概要は?

まず脳梗塞とはどのような症状なのか、脳梗塞の概要を見ておきましょう。「脳梗塞」は、脳内の血管が細くなったり、血液が固まってできた血栓により脳の血管が詰まってしまい、血液の流れが止まるために発生する症状です。
脳の血管が詰まったり破れると、脳に血液が行き届かなくなり、酸素が不足し、栄養不足になります。この状態が続けば、脳細胞(神経細胞)が壊死してしまい、様々な障害が生じます。この脳の血管異常による障害を脳卒中といいます。
脳梗塞は脳卒中の1つです。脳卒中のうち、血管が閉塞するのが脳梗塞です。血管が破れて出血してしまうと、脳出血やくも膜下出血になります。脳卒中は、最悪死に至る危険な病気です。
臨床病型による脳梗塞の分類

ここでは、臨床病型による脳梗塞の分類について説明します。
ラクナ梗塞
ラクナ梗塞は、脳の深い場所に発生する直径15mm以下の小さな脳梗塞です。「ラクナ」は、ラテン語で「小さなくぼみ」という意味です。
脳の奥には、太い血管から枝分かれして脳の深い部分に酸素や栄養を送り届ける細い血管があります。穿通枝(せんつうし)と呼ばれる直径100~300μmの細い血管です。
ラクナ梗塞は、この穿通枝の先が詰まって引き起こされます。高齢者や高血圧の人に起こりやすい疾患です。
アテローム脳梗塞
アテローム脳梗塞は、ドロドロした粥状のアテロームで動脈が狭くなることが原因で生じます。脳内の太い動脈や頚動脈で起こります。血管の壁にコレステロールが溜まることで動脈硬化が生じて血流を悪くします。
欧米に多いですが、食生活の変化により日本でも増えています。動脈硬化の危険因子である高血圧、高脂血症、糖尿病などを持っている中高年に起こりやすい脳梗塞です。
心原性脳塞栓症
心原性脳塞栓症は、心臓の中にできた血栓が脳へ向かう頚動脈や椎骨動脈へと流れ込み、脳の血管まで到達して、血管を閉塞させます。
脳内の太い血管を詰まらせるので、突然発症して意識障害など重篤な神経症状を招き、死に至ることもある。危険性の高い脳梗塞です。
心房細動などの不整脈や心臓弁膜症などの心疾患がある人に起こりやすいです。近年、高齢者の心房細動による脳塞栓症の増加傾向が見られます。
発症機序による脳梗塞の分類
脳梗塞は、発症機序により血栓性、塞栓性、血行力学性の3つのタイプに分類できます。
血栓性
血栓性は、血管内に血栓が生じる病態です。脳の動脈硬化が徐々に進行し血管が次第に狭くなります。
脳の動脈硬化が進むと血流に淀みが生じて凝固しやすくなり、血栓(血小板が原因で白色血栓と言います)が付着していき、最終的に血管が閉塞してしまうのです。この過程では神経症状が出たり治ったりする動揺が見られることがあります。
一方、膨らんだアテロームが急に破裂して血管を閉塞させると、症状は急激に生じます。
塞栓性
塞栓性は、大動脈や頸動脈でできた血栓がはがれて、脳動脈に流れて行き、血管を詰まらせて起こる動脈源性脳塞栓症や、心房細動などの不整脈により、心臓内で生じた血栓(赤色血栓と言います)が、遊離して頭部の脳血管に運ばれてきて、血管を閉塞する心原性脳塞栓症があります。
症状は、いきなり血管が詰まり閉塞するというように突発的に起こります。
血行力学性
血行力学性は、何らかのショックによる全身血圧の急激な低下や心拍出量の低下により、脳局所の血流が著しく低下して脳梗塞を生じるものです。
脳血管に閉塞や高度狭窄がなくても、この機序によれば脳梗塞は発生します。心停止時に脳梗塞が生じるのはこの機序によります。
同じ症状の一過性脳虚血発作(TIA)を繰り返すことが多いです。
 老人ホーム・介護施設を探す
老人ホーム・介護施設を探す
脳梗塞の原因
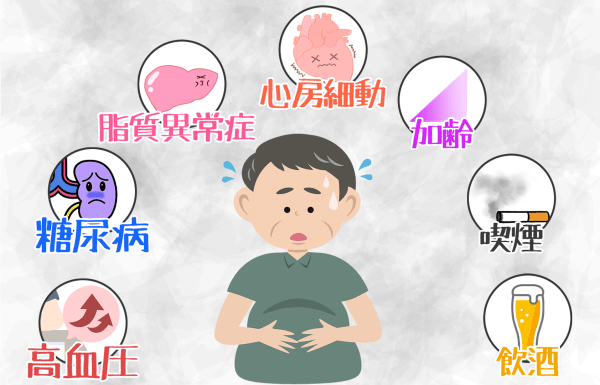
脳梗塞の原因について見ていきましょう。 脳梗塞は、危険因子を持っている人に起こりやすいです。
危険因子は、いくつかあります。主なものは、高血圧、糖尿病、脂質異常症、心房細動、肥満、加齢、喫煙・飲酒習慣などです。
最大因子は高血圧
危険因子の中でも最大のものは、高血圧です。収縮期血圧が140mmHgを超えると、脳梗塞になる確率が高いとされています。
欧米の研究によると、収縮期血圧160mmHg以上の場合、脳卒中の発作を起こす最大原因になるとされています。
日本の研究でも、脳梗塞の発症リスクは、収縮期血圧160mmHg以上の場合3.46倍、拡張期血圧95mmHg以上の場合3.18倍です。
再発防止にも役に立つ!
脳梗塞になった人が再発を防ぐためにすべきことは、血圧を下げることです。降圧療法で脳卒中の再発危険度が約30%減ったという報告もあります。
ちなみに、日本高血圧学会のガイドライン2000年版では、血圧引き下げ目標値は、次のようになっていました。
- 治療開始から2〜3カ月後に収縮期150〜170/拡張期95mmHg未満
- 最終目標は、収縮期140〜150/拡張期90mmHg未満
ただ、この目標値は必ずしも明確な根拠があるわけではなく、血圧が下がり過ぎると脳梗塞が増えるというJカーブ現象も実際にはよくわかっていません。
2019年の同学会のガイドラインでは、一般的な治療目標として、75歳未満は収縮期130/拡張期80mmHg未満、75歳以上で収縮期140/拡張期90mmHg未満を目指すとなっています。
脳梗塞の症状は?
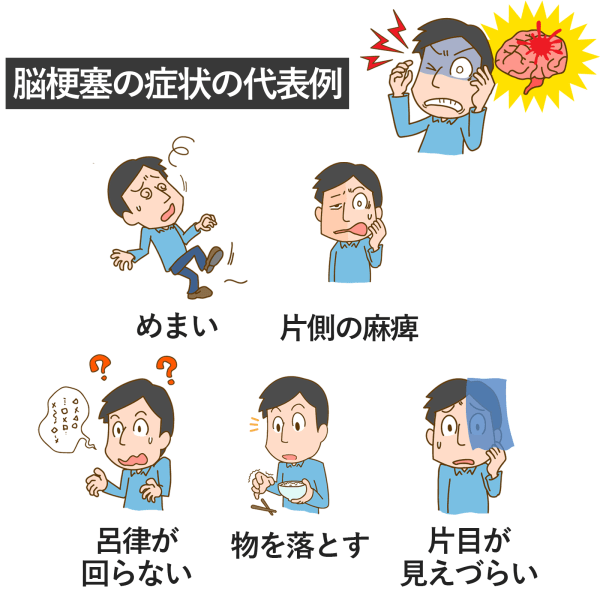
上の図のように脳梗塞では様々な症状が現れます。以下で詳しく見ていきましょう。
【脳梗塞による主な障害と症状】
| 主な障害 | 症状の概要 |
|---|---|
| 運動障害 | 急に片側の手足が動かなくなる 同じ側の顔に麻痺がある |
| 身体の片側に力が入らない | |
| 食事中に箸や茶碗を落とす | |
| 傾いてまっすぐ歩けない | |
| つまずきやすい | |
| 片足を引きずる | |
| 言語障害 | 言葉が出てこない(運動性失語)・言葉の意味が分からない(感覚性失語) |
| 話し方がぎこちない・呂律が回らない(構音障害) | |
| 感覚障害 | 片側の手足が突然しびれる |
| 片側の手などの感覚が鈍くなる | |
| 視覚障害 | 一瞬ものが見えなくなる |
| ものが二重に見える | |
| 視野が狭くなる・視野が半分欠ける(同名半盲) | |
| その他の障害 | 急にめまいがする、などその他の症状も伴うことが多い |
脳梗塞の主な症状は、運動障害、言語障害、感覚障害、視覚障害などです。これらの症状は複合して現れるケースもありますが、1つだけが発症することもあります。
運動障害
まず運動障害です。最も多い症状は、体の片側半身に力が入らなくなる運動麻痺です。
急に片側の手足が動かなくなったときは、脳卒中の疑いが強いです。手足だけでなく、同じ側の顔にも麻痺が起こっているときは、脳梗塞の疑いが高まります。
具体的には、食事中に箸や茶碗を突然落とす、歩いている時にふらっと傾きまっすぐ歩けない、などの症状があります。
言語障害
次に多い症状は、言語障害です。ほぼ半数の患者に現れます。
たとえば、言いたいことがあるのに言葉がうまく出てこない(運動性失語と言います)、相手がしゃべっている言葉や書いてある言葉の意味が分からない(感覚性失語と言います)、などの失語症です。
また、構音障害で呂律が回らず、話し方がぎこちなくなる、途切れる、不規則になる、不明瞭になることもあります。構音障害の場合は、患者は言葉の意味は正しく理解しているのですが、うまく発音できないのです。
【医師監修】失語症ってどんな病気?症状や原因リハビリ方法までイラスト付きで紹介!

感覚障害
感覚障害は、身体の左右どちらか片側の手などの感覚が鈍くなる、突然しびれる、などの感覚異常です。感覚には、触覚、位置覚、痛覚、温度覚、振動覚などがあります。
これらの感覚情報は、手足の末梢神経から脊髄をとおり、途中で交叉して脳の視床に集まり、大脳の感覚中枢へ伝達されます。
この感覚経路のどこかの血管が詰まって感覚障害が起こるのです。
視覚障害
視覚障害は、物が二重に見えたり、見える範囲(視野)が狭くなるなどの症状があります。
同名半盲といって、視野が半分欠けてしまうこともあります。脳梗塞により大脳の神経線維が途中で切れると、切れた箇所と反対側の視野が両眼とも半分欠けてしまうのです。
障害の原因は目にあると考えたり、単なる老眼と思いこんで、症状が軽度だからと放置されることもあります。しかし、脳に問題があるケースも多いので、注意が必要です。
脳梗塞の症状は突然現れる
脳梗塞の症状は、ほとんどの場合突然現れます。発症時間帯は、朝から午前中が多いですが、様々です。
たとえば、朝目覚めて異常に気づく場合、起床後しばらく経ってから異常が起こる場合、日中の昼間から夕方に急におかしくなる場合、などがあります。夜中にトイレに起きた時に発症することもあります。
いずれの場合も、症状が出た時間ははっきりしていることが多いです。脳梗塞は、最初の症状が出た後、短時間のうちに軽くなることもあります。一過性脳虚血発作などのように、症状が数分で消えてしまうこともあります。
一方で、様子を見守っている間に悪化していくケースや、他の症状が現れることもあります。いったん弱まり消えたと思われた症状が、再発して戻らないこともあるので、安心は禁物です。
脳梗塞の検査・診断
脳梗塞が疑われるときは、一刻も早く検査して、必要な治療を始めなければなりません。ポイントは、脳の状態と血管の状態を調べることです。
具体的には、以下のような検査が行われます。
- まず頭部のCTやMRI撮影です。梗塞や出血の有無を確認し、脳梗塞のタイプや、症状の程度を調べます。
- 次に、MRA(磁気共鳴血管造影)による立体画像です。脳の血管の状態を確認します。動脈硬化が進行して細くなった血管や、動脈瘤の有無などを調べます。
- さらに、脳血流検査や、カテーテルから造影剤を入れて検査する脳血管造影検査です。脳の血流分布を画像で示し、障害が起きている部分を観察します。
- 必要な場合は、心臓の検査(心房細動を調べる心電図検査、血栓を調べる心臓超音波検査)も行います。
- さらに、脳梗塞のリスク要因を確かめる血液検査も欠かせません。
脳梗塞の前兆(軽度な状態)について
ここでは、症状がまだ軽度な脳梗塞の前兆について見ていきます。
脳に一時的に血流が流れなくなり、神経脱落症状が現れる発作を一過性脳虚血発作といいます。
この状態は軽度ですぐに良くなることが多く、放置されやすいですが、極めて危険な状態です。
一過性脳虚血発作(TIA)が起こる
一過性脳虚血発作は、TIAといわれます。transient(一過性の)ischemic(虚血性の)attack(発作)の略です。
病名通り、脳動脈が血栓で詰まり一時的に軽度な症状が現れますが、脳細胞が死ぬ前に血液の流れが戻り、機能が回復して症状も消えます。
一過性脳虚血発作(TIA)は危険
一過性脳虚血発作の症状は、脳梗塞と同様です。脳の一部で血液の流れが一時的に悪くなるため、半身の運動麻痺や失語症などの症状が現れます。
症状の持続時間は、数分から10数分程度が多く、大部分は1時間以内、長くても通常24時間以内に回復します。
注意すべきは、一過性脳虚血発作を起こした場合、30~40%の人がその後に脳梗塞になっていることです。しかも、発症直後ほど脳梗塞に移行しやすく、20%は1カ月以内に、50%は1年以内に脳梗塞を発症しています。
一過性脳虚血発作は、当面は一過性で軽度と見られがちですが、遅からず大変なことになる危険性が高い発作なのです。
脳梗塞の予防法・対策法
脳梗塞は、発症すると命が危険にさらされる重い病気です。持ち直しても、寝たきりの原因になることもあるので、予防法・対策法が大切です。
予防法・対策法は、梗塞が起こった場所で違います。肝心なのは、発症から治療までの時間で、その後の容態が大きく変わります。
前兆・症状を発見したら早急に治療することが大事です。
不整脈を治療する
不整脈は、脳塞栓症の最大原因です。近年、高齢者を中心に不整脈の1つである心房細動から脳梗塞になる人が増えています。
不整脈は高齢者だけでなく、高血圧、糖尿病の人などもかかりやすいです。
一方で、高齢者で糖尿病や高血圧を合併している人も、抗凝固薬の内服で脳塞栓症を予防できます。抗凝固薬を正しく服用すれば、多くの場合、脳梗塞を予防できると考えてよいでしょう。
糖尿病を治療する
糖尿病は、慢性的に血糖値が高くなる病気です。血糖値が高くなると血管に負担がかかり、目の網膜など微小な血管に障害が起こりやすくなります。
また、腎臓にも影響が出て、血液や血管の障害につながります。糖尿病の人は合併症が進みやすく、健康な人より脳梗塞の発症率が高いです。
そのため、予防には血糖値の管理が重要になります。食事の見直しや適度な運動が大切です。薬による治療法もあります。
高血圧、脂質異常症、糖尿病を治療する
高血圧・脂質異常症・糖尿病は、サイレントキラーです。無症状ですが、放置すると脳梗塞になってしまうリスクがあります。できるだけ早く医師の診断を受けて、しっかり治療する必要があります。
リスクを避けるためには、生活習慣の改善が必要です。食事は塩分を抑え、適度に運動をして、喫煙は止め、飲酒も控えます。
特に更年期の女性はコレステロール値が上がりやすいので、高脂質症に注意が必要です。
脱水対策をしよう

脱水対策も重要です。身体に必要な水分が不足すると、脱水症状が起きます。脱水が進めば、血液中の水分も減少して血液がドロドロになり、上の図のように血栓ができて血管が詰まります。
大量に汗をかく夏は特に脱水のために血栓ができやすくなります。また、高齢者はのどの渇きを感じにくいため、冬場でも脱水に注意が必要です。
脱水対策の基本は、とにかくこまめに水分をとる習慣をつけることです。時間を決めて水分補給しましょう。
食生活を見直そう
食生活の見直しも必要です。アルコールや食事中の塩分、脂肪は控えめにします。
アルコールは適量ならコレステロールを減らすともいわれますが、1日20g(日本酒なら1合)程度に抑えた方が良いです。
また、肉などの動物性脂肪はコレステロールを上げますが、植物性脂肪なら下げる効果があります。DHAやEPAを多く含む鯖・鯵・鰯などの青魚は、血栓をでき難くし、LDLコレステロールを下げる働きがあります。

 老人ホーム・介護施設を探す
老人ホーム・介護施設を探す
脳梗塞のチェックをしてみよう
ここで脳梗塞のチェックのポイントを見ておきましょう。
問題がある人は頻繁にチェックを
脳梗塞は重篤な疾患です。発症を防ぐために、いくら注意しても注意しすぎることはありません。
特に、60歳以上で肥満・喫煙をしている人や、高血圧・高血糖など危険因子がある人は、常日頃から気をつけた方がよいです。
動脈硬化などの危険に気づくために、定期的に健康診断を受け、またセルフチェックも頻繁にして前兆をつかむようにしましょう。
セルフチェックには「FAST」のサイン

【FAST】
| 頭文字 | 英語 | 意味 | 概要 |
|---|---|---|---|
| F | Face | 顔 | うまく笑顔を作れますか? |
| A | Arm | 腕 | 腕を上げたままキープできますか? |
| S | Speech | 言葉 | 短い文がいつも通りしゃべれますか? |
| T | Time | すぐ受信 | 症状に気づいたら。すぐに119番を! |
脳梗塞の発症のセルフチェックには、「FAST」のサインによる確認がおすすめです。「FAST」は、脳梗塞の典型的な3つの症状の頭文字と、「T=Time」を組み合わせたものです。
症状・異変に気づいたら、すぐに受診しましょう。脳梗塞の治療は、時間との闘いです。
Face(フェイス)
Faceは、顔の歪みがないかを確認するものです。顔に歪みがあると、笑顔の時に片側の口角が下がってしまうことがあります。
また、口角からよだれが垂れたり、片側から食べ物が落ちたり、こぼれたりすることもあります。
Arm(アーム)
Armでは、片腕に麻痺がないかを確認します。両腕を胸の高さで伸ばし、手の平を上にして床と水平になるようにキープできるか確認します。片腕が下がってしまうときは、麻痺のサインです。 箸や茶碗を急に持てなくなったときも、要注意です。
Speech(スピーチ)
Speechでは、言葉に障害がないかをチェックします。普段通りにしゃべることができているかの確認です。
うまく言葉が出てこなかったり、違った回答をしたときや、ろれつに問題があるときは、言語障害の可能性があります。
Time(タイム)
最後は、Timeです。Face、Arm、Speechのチェックで1つでも症状があれば、脳梗塞が疑われます。救急車を頼んですぐに病院に行きましょう。
発症からどの程度経過しているかで治療法が異なります。症状に気づいた時間を確認しておくことが大事です。
脳梗塞の治療法は?
脳梗塞の治療法も見ておきましょう。発症後の時間経過、持病の有無で治療法が変わります。禁忌症にも注意が必要です。
経静脈血栓溶解療法(t-PA治療)
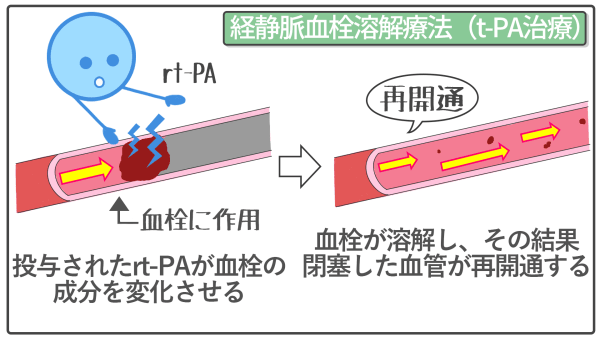
経静脈血栓溶解療法は、t-PA(組織型プラスミノーゲン・アクティベーター)という薬剤を静脈内に点滴で投与します。現在、最も効果的で、主流の治療法です。
日本や米国の臨床試験では、治療を受けた患者の約4割がほとんど障害がなくなるまで回復しています。
当初、発症後3時間以内の患者さんに限って使用されていましたが、現在では発症後4.5時間以内まで有効とされています。ただ、過去に頭蓋内出血になった患者などには、禁忌となる場合があります。
局所線溶治療(ウロキナーゼ動注)
局所線溶治療は、血栓を溶かすウロキナーゼ薬を注入し、詰まっている血管を開通させる方法です。
ウロキナーゼ薬は、極細のマイクロカテーテルで血栓や詰まっている血管の近くまで誘導されます。
中大脳動脈が詰まった場合で、来院時の症状がそれほど重篤でなく、発症6時間以内の脳梗塞患者に有効な場合があります。
血管内治療(メルシーリトリーバー、ペナンブラシステム)

血管内治療は、細いカテーテルで詰まっている血管を再開通させ、切らずに治す治療法です。
メルシーリトリーバーは、コルクの栓抜き形の装置の先端部の針金に血栓をからめて取り除きます。
ペナンブラシステムは、血栓をポンプで吸い取り除去します。
発症8時間以内の脳梗塞患者で、t-PA の治療効果がない場合や、t-PA を投与できない場合に、行う治療法で、機械的血栓回収療法と呼ばれます。内頸動脈など大きな血管が詰まった脳梗塞も発症早期なら治療効果が高いです。
抗血栓療法
抗血栓療法は、薬剤をメインに使って血栓症を治療します。
動脈硬化が原因なら、抗血小板薬(アスピリン、クロピドグレル、シロスタゾール)や抗トロンビン薬(アルガトロバン)を投与します。
心房細動など不整脈が原因のときは、抗凝固薬(ワルファリン、ダビガトラン、リバーロキサバン、アピキサバン、エドキサバン)を早期に投与して、症状の進行や再発を防ぎます。
脳梗塞の予後・リハビリは?
脳梗塞の予後・リハビリは、どのようにしたらよいのでしょうか。実は神経機能回復のメカニズムは、よく分かっていないことも多いです。しかし、間違いなく早くリハビリテーションを始めれば、予後は確実に良くなります。
発症・治療直後は生命維持が最優先で、ベッドでのリハビリテーションが中心です。急性期を脱し安定してきたら、本格的にリハビリを進めます。様子を見ながら、一人ひとりの障害・程度に応じたリハビリが必要です。
リハビリの目的は、単に運動機能を回復することではありません。患者の心理面の回復や、社会復帰も大事です。早く元の生活リズムに近づくためには、本人の努力はもちろんですが、ご家族などのサポートが欠かせません。
脳卒中(脳出血・くも膜下出血)
脳梗塞以外の脳卒中について、簡単にまとめておきます。
脳出血
脳出血は、脳内部の動脈が切れて出血するものです。出血により脳実質が破壊され、神経細胞も死んでしまいます。
加齢や高血圧などによって、脳を養う小さな血管がもろくなり、破れて出血することが多いです。
原因は高血圧のことが多く、血圧を下げる薬を投与します。止血剤の投与や、血の固まりを取り除く手術を行うこともあります。
くも膜下出血
くも膜下出血は、多くの場合、脳動脈瘤が破裂して出血します。出血するまで前兆はなく無症状ですが、突然バットで殴られたような激しい頭痛が生じます。
治療は、動脈瘤の処置(開頭術によるクリッピング術や血管内治療による脳動脈瘤塞栓術)です。治療しても1/3に麻痺などの後遺症が残り、1/3の方が亡くなる深刻な病態です。
脳梗塞の原因と予防法まとめ
- 脳梗塞の危険因子は、心房細動・肥満・喫煙など多いが、最大因子は高血圧
- 脳梗塞の主な症状は、運動障害・言語障害・感覚障害・視覚障害など
- 脳梗塞が疑われるときは一刻も早く検査し、早急に治療する
脳梗塞の原因は様々あります。しかも、症状は突然現れます。何よりも早急に治療をすることが大事です。
脳梗塞の予防・治療のために、適度な運動・血圧管理など、自身の健康管理を常日頃からしっかり意識することが大切です。
この記事は医師に監修されています
中部脳リハビリテーション病院 脳神経外科部長
中部療護センター長
岐阜大学連携大学院脳病態解析学分野 教授(客員)
矢野 大仁(やの ひろひと) 先生
1990年岐阜大学医学部卒業、医学博士。大雄会病院などの勤務を経て、学位取得後、2000年から岐阜大学医学部附属病院脳神経外科助手。2010年 准教授、2013年 臨床教授・准教授、2020年4月 中部療護センター入職、2024年4月から現職。日本脳神経外科学会専門医・指導医、日本脳卒中学会専門医。脳卒中の他、脳腫瘍、機能的脳神経外科など幅広い診療を行っている。患者さんが理解し納得できるようにわかりやすい説明を心がけている。
監修医師の所属病院ホームページはこちら 監修医師の研究内容や論文はこちら





