【医師監修】認知症の症状とは?初期症状・中核症状から進行のしかたまで徹底解説!
更新日時 2021/11/27
この記事は医師に監修されています
中部脳リハビリテーション病院 脳神経外科部長
矢野 大仁 先生
「認知症の症状にはどのようなものがあるの?」
「被害妄想や徘徊癖などはよく聞くけど、どのようなサポートをするべき?」
このような疑問をお持ちの方、いらっしゃいませんか?
高齢化が進むにつれて認知症患者は年々増えており、症状や予防法を知っておくことの重要性は高まっています。
被害妄想をしたり、近所を徘徊して他人の敷地に勝手に入りトラブルを起こす、という事例は後を絶たないため、適切な対処法をご紹介したいと思います。
こちらの記事で、認知症の初期症状や中核症状など、症状の具体例や進行の仕方などを詳しく解説していきます!
- 見当識障害など、脳の機能が弱くなってしまうのが特徴
- 被害妄想や徘徊などが代表的なので、対策を考えておくと安心
- 不安な場合は医師の診断を受けよう
- とにかく早い段階から対策を練るのが吉
認知症ってどんな状態?

認知症はよく聞く症状ですが、脳の病気や障害などの様々な原因により認知機能が低下してしまうことを指します。
認知機能が低下することで被害妄想や徘徊をするなど日常生活全般に支障が出てしまい、本人のみならず家族にも負担を強いることになってしまいます。
高齢化の進展と共に認知症患者数も増加しており、「日本における認知症の高齢者人口の将来推計に関する研究」によると、2020年の65歳以上の高齢者の認知症有病率は16.7%で約602万人となっています。
つまり、6人に1人程度が認知症を患っていることから、認知症の症状や予防法、また有病者に対する対処法などを知っておくことの重要性は高まっています。
認知症対応可能な施設はこちら!認知症の初期症状とセルフチェックの方法
認知症は自覚しにくい特徴があるので、早期発見するためには家族などの周囲の人が気付いてあげる必要があります。
「もの忘れ」や「痴呆」の頻度が高くなったことがきっかけで認知症と気付くことが多いので、少しでも違和感を感じたら症状の変化を書き留めたり、家族間で情報を共有することをおすすめします。
初期から「物事の理解や判断速度の低下」や「集中力・作業能力の低下」で、日常生活や趣味などに影響が出てくることで認知症を疑うきっかけになります。
さらに認知症は、進行とともに判断能力の低下が見られ、精神症状も引き起こします。
以下でセルフチェックの方法を解説していきますので、該当する事項がある場合は認知症を疑い、予防に取り組みましょう。
認知症による物忘れ
物忘れの頻度が高くなってきた場合は要注意です。
例えば、以下のような事例が頻繁に起きている人は、早い段階から注意を払う必要があるでしょう。
- 同じことを何度も聞いたり話したりする
- 置き忘れや片付けたことを忘れ、常に探し物をしている
- ゴミの回収日を守らなくなる
- 同じものを何度も買ってくる
- 鍵や財布などの貴重品をよく無くす
- 料理の味付けがおかしくなる
精神的な落ち込みや混乱
認知機能が低下すると、精神的に落ち込んでしまったり混乱状態に陥ることがよくあります。
例えば、以下のような具合です。
- ささいなことで怒りっぽくなった
- 「財布を盗まれた」など、人を疑うことがある
- 全体的に活力がない
- 趣味や日課に興味を示さなくなった
- やる気がなく、生活がだらしなくなった
集中力の低下による作業困難
集中力が低下するのも認知症の特徴です。
今までできていた事柄でも、以下の事例に該当する場合は注意が必要です。
- 料理、計算、運転などのミスが目立つ
- テレビドラマの筋が追えなくなり、見なくなる
- 趣味の手芸や工作、料理などの家事を途中で投げ出してしまう
- 約束を守れなくなくなる
見当識障害のはじまり
見当識障害とは、時間や場所の感覚が狂ってしまい、基本的な日頃の生活習慣が行えなくなる状態です。
以下のような事例に該当すると、症状がかなり進んでしまっている恐れがあります。
- 今日が何月何日かわからない
- ついさっき電話で話した相手の名前がわからない
- 近所でも迷子になることがある
認知症と加齢による物忘れは違う?
認知症と物忘れは似ていてよく混同されますが、実は大きく異なります。
認知症と加齢によるもの忘れについて比較した表が、以下になります。
| 項目 | 認知症でみられる「もの忘れ」 | 年齢に伴う心配いらない「もの忘れ」 |
|---|---|---|
| 内容 | 自分の経験した出来事を忘れる | 一般的な知識や常識を忘れることが多い |
| 範囲 | 体験したこと全体を忘れる | 体験の一部を思い出せない 最近の出来事を思い出せない 覚えていたことを思い出せない(ど忘れ) |
| ヒントを与えると | ヒントでも思い出せない | ヒントで思い出せることが多い |
| 記憶障害の進行 | 緩徐に進行していく | 何年たっても進行·悪化していかない |
| 自覚 | 自覚していない(病識なし) 深刻に考えていない |
自覚しており、必要以上に心配する |
| 日常生活 | 支障あり | 支障なし |
| その他の症状 | あり(物事を段取りよく行えないなど) | なし |
加齢によるもの忘れは深刻さがないことが特徴ですが、認知症では様々な感覚が狂い始めるので、できる限り症状の進行を遅らせる必要があります。
気になったら検査を受けよう!
以上の項目に該当するものがあり「もしかして、自分は認知症が始まっているかも」と思ったら、早い段階で検査を受けることをおすすめします。
認知症を早期発見することで様々なメリットがあるので、少しでも不安な場合は医師に相談してみてください。
早期発見し早期に対応することで症状の進行を遅らせることができ、認知機能を改善できる可能性も生まれます。
一方、認知症が進行してしまうと、家族が口座から現金を引き出すことが制限されてしまうなど、様々な制約が出てくるので早期発見することは非常に重要なのです。
【医師監修】認知症の検査方法とは?種類や診断の流れ・注意点まで詳しく解説

認知症の中核症状と周辺症状
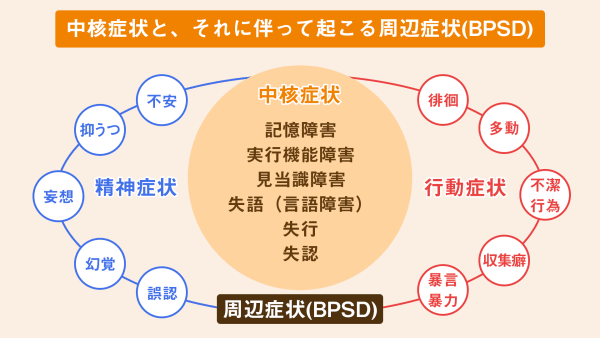
認知症の症状は中核症状と行動・心理症状(周辺症状)に大別されますが、周辺症状はBPSDとも呼ばれています。
中核症状は脳の神経細胞の障害によって起こる認知機能障害で、症例には「新しいことが覚えられない」「日付や場所がわからない」「物事の段取りができない」などが挙げられ、ほぼ全ての人に認められます。
一方で、周辺症状は中核症状と環境要因・身体要因・心理要因などの相互作用の結果として生じる障害です。
様々な精神症状や行動障害が顕在化してくるので、対応が難しくなってしまいます。
中核症状とその進行
それでは、中核症状の具体的な内容などを見てみましょう。
記憶障害
記憶障害とは、自分の体験した出来事や過去の記憶が欠落してしまう障害です。
具体的には、以下のような事例が挙げられます。
- 置き忘れ、片付けたことを忘れるなど常に探し物をしている。ついさっき話した人の名前を忘れる(近時記憶障害)
- 新しいことが覚えられない(記銘力障害)
- 物の名前を思い出せない(健忘性失語)
もの忘れと混同しやすいので、少しでも違和感を感じたら医師の診断を受けましょう。
実行(または遂行)機能障害
実行機能障害とは、計画を立てて物事を行うことができなくなる障害です。
具体的な事例は、以下の通りです。
- 料理の手順が分からなくなり、味付けが変わる
- リモコンなどの電化製品の使い方が分からなくなる
これまでに出来ていたことが急にできなくなった場合は、要注意です。
見当識障害
見当識とは、時間や場所などの自分の状況を把握する力を指します。
見当識障害とは、これらの認識する力が弱まり、日常生活に支障をきたしてしまう障害です。
なお、具体的な症例は以下の通りです。
- 今日が何月何日なのか分からない
- 自分は何歳なのか分からない
- 自分の生年月日がわからない
- ここがどこなのかがわからない。
- 自分と家族との関係がわからない。
自分の息子を「お父さん」と呼ぶなどの事例が起きるので、もし発症したら家族は優しく正してあげましょう。
失語(言語障害)
失語などの言語障害が起きると、言葉の理解や表出が難しくなってしまいます。
聞いた言葉を音として認識していても、話として理解できず、また自分が思っていることを言葉として表現できなくなってしまうので、コミュニケーション能力が低下してしまいます。
【医師監修】失語症ってどんな病気?症状や原因リハビリ方法までイラスト付きで紹介!

失行
失行とは、「お茶を入れる」「服を着る」「ご飯を食べる」などの日常的に行う行為ができなくなってしまうことを指します。
運動機能の障害が無いにも関わらず、それまでできていたことができなくなってしまうので、本人も家族も大きなストレスとなるでしょう。
ご家族が今までできていた日常生活動作に時間がかかるようになっていることに気づいたら、認知症を疑いましょう。
失認
失認とは、自分の身体の状態や自分と物との位置関係などの空間把握が難しくなる障害を指します。
半側空間失認は、主に右側の大脳半球の障害で生じるので、左側の空間に気づかない症状が出現します。自分の身体の半分の空間が認識できず「ご飯を左半側だけ残す」や「左側にあった冷蔵庫に肩をぶつける」などの症状がみられます。
半側身体失認は同様に麻痺した左側の手足を認識できなくなったり、麻痺がない場合でも「左腕の袖を通し忘れる」などの事例が見られます。
このような場面をよく見かけるようになったら、医者の診察を受けましょう。
行動・心理症状(周辺症状・BPSD)
中核症状が出ると、強い不安や混乱、自尊心の低下をもたらします。
精神状態が乱れた状態で、周囲の環境や周囲の人々などの様々な要因が絡み合い、行動・心理症状が起きてしまうのです。
一見すると道理に合わない言動でも、本人にとっては「何とか適応しよう」と模索し、努力しています。
本人の症状を理解した上で、適切なケアを施すことで行動・心理症状が軽減又は消失する可能性があります。
接するのが難しい症状なので、たとえ上手にアプローチできなくても介護者は責任を感じる必要はありません。
被害妄想・物盗られ妄想

代表的な認知症の症状で「妄想」が挙げられますが、東京都の調べによると認知症罹患者の約15%が妄想の症状が出ています。
また、その多くは自分が被害を受けたと思い込む「被害妄想」です。
例えば、置き忘れた財布やお金などの貴重品を「周囲の人に盗られた」と主張する物盗られ妄想は、初期からしばしば起こりがちです。
本人は被害妄想の自覚は一切無く、家族から「役に立たない」と思われることを恐れるが余り、自己防衛のために「誰かが盗った」と考え、怒る現象です。
また、理不尽な対応をされたなどの「被害妄想」や、配偶者が浮気をしているというような「嫉妬妄想」も見られますが、物盗られ妄想と同じく本人に悪気はありません。
これらの被害妄想や物取られ妄想は、身近で大切との関係性が悪化してしまう不安が引き起こしている症状なので、介護者は優しく接してあげましょう。
徘徊(外出時の道迷いや行方不明)

場所の見当識障害が進むに連れて、自宅や施設など見慣れている景色の記憶も抹消されてしまい、徘徊するようになってしまいます。
その結果、本人は初めての場所と勘違いしてしまい「ここがどこか確かめたい」「家に帰らなければ」といった理由で徘徊してしまうのです。
つまり、本人にとっては外出する理由があるため、徘徊を無理に引き留めるのは困難です。その気持ちを受け入れつつ、話題を変えるなどして、一旦は屋内に誘導して気持ちを落ち着かせましょう。
それでも無理な場合は、一緒に散歩に出かけることを提案するか、GPSを持たせるなどして対応しましょう。
興奮や暴力・暴言
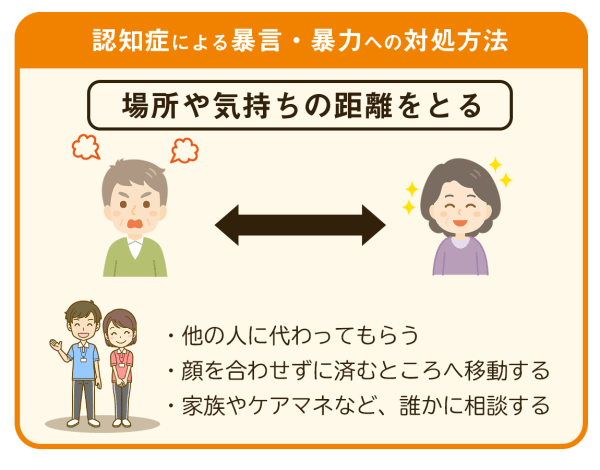
認知症が進むにつれてと、感情をコントロールする前頭葉が萎縮してしまい、初期の段階から感情が抑えにくくなります。
本人にとって、尊厳が傷つけられたと感じる対応をされると興奮や暴力的な言動が強く表れるので介護を拒否する態度にもつながることがあります。
介護拒否をされても、生活に重大な影響がなく命への危険がなければ、一旦距離を置いて気持ちを落ち着かせてあげましょう。
介護を受ける側もする側も、共に無理をせずに自分のペースを守ることが重要です。 暴言や暴力を防ぐためには、まずは起きたことから学ぶことが大切です。
暴言や暴力を受け入れるのは簡単ではありませんが、本人が暴言を発したタイミングや状況などを振り返り、要因をチェックする必要があります。
その後のトラブルやストレスの蓄積を避けるためにも、原因を分析して暴言や暴力の要因から遠ざけることが重要です。
無反応・無為(アパシー)
自分自身に関することに対してもやる気を失ってしまい、無気力になってしまう状態を「無為・無反応(アパシー)」と呼びます。
毎日の習慣だったことをしなくなったり、健康や衛生面で「面倒くさい」という理由をつけて無関心になってしまうケースが多く見られます。
アパシーはうつ病と間違えられがちですが、アパシーは「○○したい」という意欲の低下が特徴です。
接し方としては、できるだけ規則正しい生活を送るように心掛けながら、定期的に外出して刺激を与えることで、症状が緩和するかをチェックしてみましょう。
認知症治療薬の投薬による症状の改善効果が認められていますが、人によっては副作用を起こしてしまい、十分な効果が期待できないこともあります。
そのため、どのようなアプローチで改善させるかは事前にかかりつけ医に相談して、適切な指示を仰ぎましょう。
作り話や嘘をつく
認知症になると、不明確な記憶や断片的に過去に記憶した情報が頭に残っていることが原因で、作り話をしてしまうことがよくあります。
周囲から見ると、嘘をついているように見えますが、本人に悪気はありません。
もし周囲の人が認知症が原因であることが分からないと、誤解されたり悪い噂を流されたりする可能性が否定できません。
そのため、日頃から関わりのある人に対しては事情を伝えておき、理解を得ておくとよいでしょう。
また、本人がよく分からない話をしてきたとしても、無視をしたり否定はせず、まずは話を聞いてあげることが重要です。
性的異常行為
認知症の問題行動の一つに、性的異常行為があります。
具体的には、卑猥なことを話したり異性の身体を触ったりするので、このような問題行為が目立ってきたら中期の認知症であると考えてください。
なお、このような性的異常行為に及んでしまう原因には「自尊心を保つため」「家族から疎まれているような気がするので、もっと愛されたい」という感情に起因しています。
対策としては、普段から手を握るなどの軽いスキンシップをあえて取り、本人が「大切にされている」感じられるように配慮することが大切です。
また、本人が性的行為に及んだ際にはきちんと注意をして、本人が他のことに興味を持てるように工夫すると良いでしょう。
介護への拒否
認知症を発症すると、感情をコントロールする部分である脳の前頭葉が委縮してしまったり、脳が疲れやすくなるので、比較的初期から感情が抑えにくくなっていきます。
そのような状況の中で、認知症者ご本人にとって理解が困難な状況におかれ、尊厳が傷つけられたと感じる対応をされると、介護拒否の症状が強く表れます。 介護拒否の症状が出た場合は、視点を変えたいくつかの対応を試行錯誤していく必要があります。
どの場合も、介護を受ける側もする側も無理をしないことが大切です。
何かの拒否があっても、重大な生命や生活への危険がない限り、いったん認知症者と適切な距離をとることで気持ちを落ち着けることがよい結果につながることが多いです。
また、これまで解説してきた中核症状と行動・心理症状は以下のように相互作用をもたらします。
したがって、どちらの症状にも丁寧に対応することで、認知症の症状が全体的におさまりやすくなるでしょう。

認知症の種類とそれぞれに特有の症状
認知症は、3大認知症と呼ばれる3種類の認知症がメインです。
こちらのトピックでは、3大認知症とその他の種類に特有の症状について紹介していきます。
アルツハイマー型認知症に特有の症状
認知症の内、最も多いのがアルツハイマー型認知症で、全体の半数以上を占めています。
原因は明確ではありませんが、脳内に脳細胞を傷つけたり神経伝達物質を減らすアミロイドβやタウタンパクというたんぱく質が溜まることが主な原因です。
これにより、脳全体が萎縮して認知症が引き起こされると考えられています。
認知症の代表的な症状は、記憶障害や見当識障害、実行機能障害ですが、個人差も大きく、すべての症状が出るわけではありません。
近年は、生活習慣の乱れなどが原因で、若年性アルツハイマー症のように若い人でも発症するケースもあるので気を付けましょう。
なお、認知症は記憶障害から始まり、認知機能が低下するだけで身体は問題ないケースが多いです。
とはいえ、周辺症状が激しい場合もあるので、必要に応じて医師からの指示を仰ぎましょう。
アルツハイマー型認知症とは?症状や原因・患者さんへの対応法をわかりやすく解説!

レビー小体型認知症に特有の症状
アルツハイマー型認知症に次いで多いのが、レビー小体型認知症です。
レビー小体という特殊なたんぱく質が脳内に生じ、脳神経細胞が破壊されてしまうことで発症する疾患です。
アルツハイマー方認知症と同じように、物忘れなどの記憶障害や見当識障害、実行機能障害が主な症状となります。
さらに、パーキンソン症状や幻視、睡眠中の行動異常、自律神経症状、薬剤への過敏症などが見られる点はレビー小体型認知症に特徴的です。
個人差はありますが、発症初期は認知機能の低下よりも手足の振るえなどのパーキンソン症候群特有の症状が表れるので、注意深く見守ってあげる必要があります。
また、レビー小体認知症の場合は認知機能の低下よりも空間認識や視覚における機能低下が目立つので、少しでも違和感があれば医師に相談してみてください。
脳血管性認知症に特有の症状
脳卒中が起因している脳の血管の詰まりや破れから生じる病気を脳血管障害と呼びます。
脳血管障害により脳細胞が死滅することで発症する認知症が脳血管性認知症で、アルツハイマー型と同じように記憶障害や見当識障害などの症状が代表的です。
また、脳細胞の損傷によって身体麻痺や言語障害を伴うこともあるので、日常生活に支障が出てしまうでしょう。
本人の自覚も強いことから抑うつ状態になり、投げやりな態度になりやすい点が脳血管性認知症の特徴と言えます。
脳の障害を受けた部位によって現れる症状は異なり、症状がまだらで出現することから「まだら認知症」とも呼ばれます。
記憶障害や言語障害などが現れやすく、早い段階から歩行障害も出やすいので、介助が必要となる場面は多くあるでしょう。
要介護1ってどんな状態?利用可能なサービスから要介護2・要支援2との違いまで解説!

【医師監修】まだら認知症とは?症状や脳血管性認知症との関係性・予防法まで解説

前頭側頭型認知症(ピック病を含む)に特有の症状
前頭側頭型認知症とは、主に前頭葉・側頭葉前方に萎縮が見られる認知症です。
そのらの中でも、脳の神経細胞に「Pick球」という物質が見られる認知症を「ピック病」と呼びます。
ピック病は前頭側頭型認知症の一つで、前頭側頭型認知症の約8割はピック病と言われています。
40~60代で、まだまだ現役で働いている若い世代が発症することから、若年性アルツハイマー病とよく比較される点が特徴です。
また、よく見られる症状に「多動」が挙げられますが、これは常に同じ行動を繰り返してしまうことを指します。
何となく落ち着きがなく、同じコースを歩き回る周徊(しゅうかい)や、同じ時刻に同じ行動を繰り返す「時刻表的生活」などが見られたら、前頭側頭型認知症(ピック病)を疑いましょう。
それ以外にも、会話中に突然立ち去ったり、万引きをするなど、礼節を欠いたり、社会的に逸脱した行動が現れやすいので、こちらも一つの兆候として知っておいて下さい。
【医師監修】前頭側頭型認知症(ピック病)とは|症状や原因・治療法まで全て紹介

認知症の効果的な予防方法
認知症対策は、早い段階から予防することが非常に重要です。
認知症予防を生活に取り入れることで、認知症発症後でも症状の進行が緩やかになったり、QOLを保つことができるので、本人も家族にもメリットがあります。
特に、アルツハイマー型認知症や脳血管性認知症は糖尿病などの生活習慣病と深い関連があることから、生活習慣病予防が間接的な認知症予防となります。
具体的な認知症予防の方法は、やはり食生活の改善や運動を取り入れることが効果的です。
運動は筋力を維持する効果があるだけでなく、脳にも適度な刺激を与えられるので、認知症予防に効果的です。
高齢になると体力が衰えてしまうので、本人の体力などを考えながら無理なく続けられるようにサポートしてあげましょう。
また、もともと好きな趣味があれば、その趣味を続けられる環境作りをすることも認知症予防の一環となります。
趣味を持つことは生きがいにもなり、気分の面でも前向きになれるため非常に有意義です。
食生活改善による予防がおすすめ
健康的な食生活に改善することは、運動よりも手間がかからない認知症予防なので、こちらもおすすめです。
低塩分・低糖質の食事は動脈硬化や脳血管障害のリスクを下げ、体を内側から健康にしてくれます。
特に食生活の意識をしないと、塩分や糖分を過剰に摂取しがちなので気を付けましょう。
ただし、健康に良いとされているものを多く食べるのではなく、多くの食材をバランス良く摂取することが大切です。
老後の資金についはこの疾患に限った話ではないので省略します。
認知症対応可能な施設はこちら!認知症の症状まとめ
- 認知症に伴って様々な症状が出てくるので、対策法を知っておくことは重要
- 問題行動が目立つようになったら、注意しつつも優しくフォローすることが大切
- 認知症には種類があるので、それぞれの特徴などは知っておこう
- 介護が必要になるとお金が科明かるので、早い内から準備しておくと安心
認知症の発症に伴って様々な症状が出てくるので、しっかりと対策を知っておくことは重要です。
行動や生活習慣が狂ってしまうこともあるので、本人も介護者も無理せず過ごせるようにしましょう。
介護が必要になるときに備えて、こちらの記事を参考にして対策法や症状の進行具合について知っておいてください!
この記事は医師に監修されています
中部脳リハビリテーション病院 脳神経外科部長
中部療護センター長
岐阜大学連携大学院脳病態解析学分野 教授(客員)
矢野 大仁(やの ひろひと) 先生
1990年岐阜大学医学部卒業、医学博士。大雄会病院などの勤務を経て、学位取得後、2000年から岐阜大学医学部附属病院脳神経外科助手。2010年 准教授、2013年 臨床教授・准教授、2020年4月 中部療護センター入職、2024年4月から現職。日本脳神経外科学会専門医・指導医、日本脳卒中学会専門医。脳卒中の他、脳腫瘍、機能的脳神経外科など幅広い診療を行っている。患者さんが理解し納得できるようにわかりやすい説明を心がけている。
監修医師の所属病院ホームページはこちら 監修医師の研究内容や論文はこちら









