新宿区の老人ホームの特徴

新宿区の老人ホームにはどのような特徴があるのでしょうか。新宿の老人ホームの現状と共に解説します。
新宿区の地理的特徴と介護施設の特徴
まず、新宿区の地理的特徴についてご紹介します。
新宿区の地理的特徴
「新宿区は汚い」というイメージを持っている方もいるかもしれません。
しかし、新宿区で老人ホームが建てられている、高齢者の方々が暮らす場所は、閑静でのどかな場所が多いです。
都会で交通の便がよいだけではなく、新宿御苑など緑が多い場所もあるため、落ち着いて暮らす場所として適しています。
また、慶応義塾大学病院、東京歯科大学病院、東京女子医科大学病院、国立国際医療研究センター戸山病院など、病院数が多いため高齢者の方々も安心して暮らすことが可能です。
なお、新宿区の人口は、2021年11月1日時点で34万1,894人で、世帯数は217,520世帯です。
出典:新宿区ホームページ
新宿区の介護施設、高齢者対策の特徴
あとのトピックで詳しく述べますが、新宿区の介護施設の費用相場は、入居金、月額費用のどちらも、全国の中央値と比べると高くなっています。
ただ、新宿では、高齢者向けのサービスとしては、要支援、要介護の状態に合わせたさまざまなサービスが用意されています。
また、65歳~74歳で特定の障害を持っている高齢者や後期高齢者に向けて後期高齢者医療制度が存在します。
後期高齢者医療制度とは、75歳以上または65歳~74歳で特定の障害を持っている高齢者が受けられる医療制度で、基本的には保険料が1割となるものです。
新宿区の介護施設価格概観
新宿区にあるココファンの介護施設での入居金・月額費用それぞれの平均値・中央値は、以下のようになります。
<入居金>
| 地域 |
平均値 |
中央値 |
| 新宿区 |
490,000円 |
490,000円 |
| 全国 |
297,256円 |
194,500円 |
<月額費用>
| 地域 |
平均値 |
中央値 |
| 新宿区 |
325,104円 |
325,104円 |
| 全国 |
169,518円 |
158,250円 |
全国平均と比べると、新宿区の老人ホームは入居金・月額費用ともに高めであることがわかります。
新宿区の高齢者人口
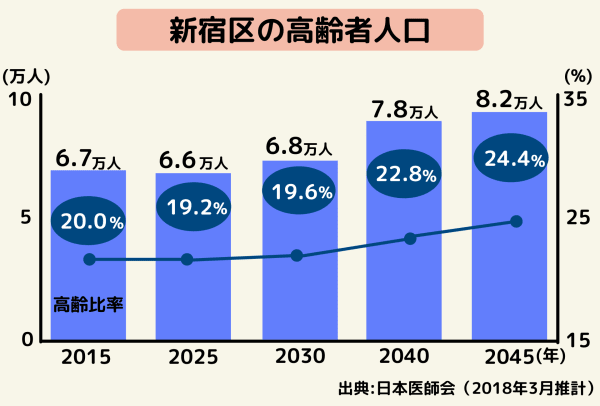
2015年時点での新宿区の高齢者人口は6.7万人です。
2025年の推計が6.6万人であることから、2021年時点での高齢者人口もこれに近い数値になっていることが予想できます。
高齢化率は2015年が20.0%で、東京23区内で下から5番目であり、さほど高くはありません。
新宿区の高齢者の人口は2025年まで6.6万人台と見込まれていますが、2025年には、ベビーブームの年に生まれた世代で人口が多い団塊の世代と呼ばれる人々が75歳以上の後期高齢者となります。
そのため、要支援・要介護認定者数が大幅に増えると考えられています。
出典:日本医師会(2018年3月推計)
今後、これらの人々に対する対策が必要です。新宿区では要介護認定者が少ない現在の時点で、すでに対策を実施しています。
- 介護予防教室の実施
- ストレッチや筋力の維持・向上に繋がる新宿いきいき体操の実施
- 高齢者の孤立化の防止のため、地域住民の交流を促す
このように、新宿区は高齢者が健康でいられるよう、様々な施策を実施中です。
新宿区の介護保険事業者・施設の状況
以下は、75歳以上の後期高齢者千人あたりの介護保険事業者・施設数です。
なお、これは2020年9月時点のデータとなっています。
<新宿区の種類別施設数>
| 種類 |
施設数 |
75歳以上千人あたりの施設数(新宿区) |
75歳以上千人あたりの施設数(全国) |
| 訪問型介護施設数 |
118 |
3.62 |
3.25 |
| 通所型介護施設数 |
88 |
2.70 |
3.43 |
| 入所型介護施設数 |
29 |
0.89 |
2.17 |
| 特定施設数 |
20 |
0.61 |
0.32 |
| 居宅介護支援事業所数 |
66 |
2.02 |
2.41 |
| 福祉用具事業所数 |
19 |
0.58 |
0.80 |
| 介護施設数(合計) |
340 |
10.43 |
12.40 |
出典:日本医師会 新宿区
全国と比べると、新宿区の方が多いのは訪問型介護介護施設と特定施設です。
その他は、僅差であるものも含めて、全国の方が多い状況です。
特に全国と差が大きいのは入所型介護施設で、75歳以上千人あたりの施設数で比較すると、新宿区が0.89、対して全国は2.17となっています。
新宿区の要介護認定者数
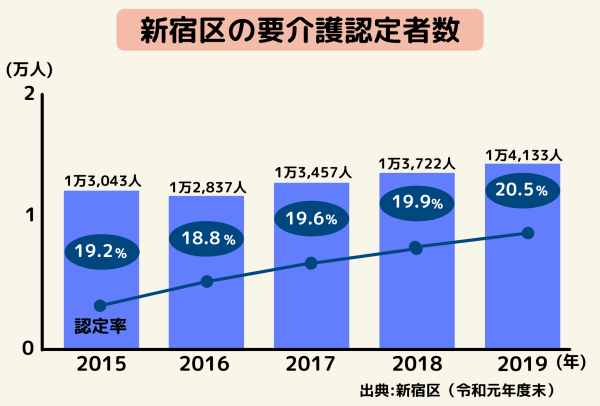
こちらの画像は、新宿区の要介護認定者数の推移のグラフです。
新宿区の発表によると2019年時点で、新宿区内の要介護認定者数は14,133人、認定率は20.5%となっています。
グラフを見るとわかるように認定者数は年々増加の一途を辿っており、2019年には遂に認定率が20%を超える結果となりました。
若者が多く住むイメージがある新宿ですが、このように介護を必要とする方も多く在住している地域であり、自治体による介護サービスも充実しています。
出典:新宿区の介護保険に関する資料(令和元年度末)
新宿区の高齢者相談窓口(委員会)は?
新宿区では、以下の高齢者相談窓口があります。
新宿区社会福祉協議会
社会福祉協議会は各市区町村にある機関で、住民に対し福祉が適切に行われることを目的とする社会福祉法人です。
新宿区社会福祉協議会が行っている高齢者相談は以下のものです。
地域包括センター(高齢者総合相談センター)
地域包括センター(高齢者総合相談センター) は、高齢者に対するさまざまなサービスを、一つの機関でまとめて支援や情報提供をすることを目的としています。
地域包括支援センターが行っている高齢者相談は以下のものです。
- 社会福祉士、保健師などによる相談
- 福祉サービスへの紹介
- 福祉サービスの利用支援
- 介護予防
- 成年後見制度
新宿区福祉総合電話相談事業
新宿区福祉総合電話相談事業とは、福祉サービスに関する問い合わせ、悩み相談などを電話で受け付けています。
法的な内容に関しては、弁護士による相談もあります。
新宿区独自の介護サービスについて
先ほども述べたように、新宿区では独自の介護予防対策を行っており、新宿区福祉部地域包括ケア推進課では、「新宿いきいき体操」 を実施しています。
「新宿いきいき体操」とは、早稲田大学スポーツ科学学術院、新宿区、新宿区民で作った介護予防の体操です。
新宿区では、その他にもさまざまな介護予防のための教室が開催されています。
参加対象者は新宿区在住の65歳以上で、要支援・要介護認定を受けていない方、介護予防・生活支援サービス事業対象者ではない方です。
月2~4回のペースで行われており、以下の教室が開催されています。参加費は無料のものと有料のものがありますが、有料でも1回100円で受講できます。
健康維持のための運動や介護予防の講演など(無料)
腰痛・膝痛予防のため、正しい姿勢を身に付ける(無料)
脳を活性化するトレーニングや運動を行い、認知症予防を行う(参加費1回100円、認知症と診断されている人は参加不可)
座ってできる筋力トレーニングを行い、上半身の筋力を鍛える(参加費1回100円、事前申し込み制)
立って行う筋力トレーニングを行い、転びにくい体作りをする(参加費1回100円、事前申し込み制)
新宿区の地域包括ケアシステム

地域包括ケアシステムとは、高齢者を支えるサービスを、地域で一体的に提供するサービスのことです。
団塊の世代が75歳以上になる2025年をめどにサービスの構築ができるよう、国をあげて取り組んでいます。
地域包括ケアシステムの目的は、要介護認定を受けている方でも、住み慣れている地域で自分らしい暮らしを最期まで続けられるように、住まい・医療・介護・予防・生活支援をまとめて提供できるようにするというものです。
地域包括ケアシステムは、都道府県や市区町村が自主的に、地域の特性に合わせたものを作ることが必要です。
例えば、新宿区では自立した高齢者が多いことから、高齢者が自立した生活が続けられるよう生活支援を実施して、孤独死を防ぐ取り組みをしています。
新宿区在住の高齢者は自立している方が多い傾向にはありますが、家族のサポートなしで生活している方が多いため、このような取り組みを実施しないと高齢者が孤立しかねません。
高齢者の孤立を防ぐために、地域住民同士でコミュニケーションが取りやすいよう、声かけやボランティア活動などを積極的に行っています。
また、新宿区の病院では、在宅での療養を希望する高齢者のため、訪問診療、訪問看護などの体制を整える仕組みづくりを行っています。
ALSの方の施設選びのポイント
この記事は医師に監修されています
中部脳リハビリテーション病院 脳神経外科部長
矢野 大仁 先生
ALSの基本情報をおさらいしながら、施設選びで重視すべき点について解説します。
そもそもALS(筋萎縮性側索硬化症)とは?
ALSは、「筋萎縮性側索硬化症」とも呼ばれます。
介護施設の選び方を解説する前に、まずはこの病気がどのようなものなのか基礎知識を紹介します。
全身の筋肉が萎縮してしまう難病
ALS(筋萎縮性側索硬化症)は、全身の筋肉が萎縮し、身体全体の自由がきかなくなってしまう難病で、10万人に7~11人が発症すると言われています。
ALSは、上位運動ニューロン·下位運動ニューロンの双方がともに変性することで筋肉に指令が伝わりにくく力が弱くなることまではわかっているのですが、原因・効果的な治療法については未だ解明されていません。
またALSは、短期間で急激に体が動かなくなる患者・10年以上かけて症状がゆっくり進行する患者など進行スピードには個人差が大きい病気です。
平均生存期間は発症後3~5年ですが、最近では医療技術の進歩・栄養状態の改善・感染症が減ったことなどにより、昔に比べて寿命が1年程長くなっています。
知覚神経や自律神経は障害されない
運動ニューロンが侵される病気・ALSは、自分の意思で体を動かす随意運動ができない一方、知覚神経・自律神経には障害が現れません。
そのためALS患者さんでは、熱さ・冷たさ・痛みなどは正常に感じるのにも関わらず、痛みを感じた時などに手を引っ込めたりといった動作はできないといったことが起こります。
また筋肉の働きによって動かす器官には心臓・消化器官などもありますが、これらは人が意識的に動かす随意運動ではなく自律神経の働きによるものなので、ALSによる影響はありません。
しかし、人の生命活動に欠かせない呼吸は、自律神経と随意筋である呼吸筋の両方を使うためALSによる影響を受けます。
ALSで運動ニューロンが侵されてしまうと、呼吸に使う筋肉が徐々に弱まりやがて呼吸も困難になるため、病気が進行すると呼吸の補助が必要です。
高齢化に伴い発症者が増加
ALSの発症には年齢が大きく関係していることが分かっており、ALSの発症数は50~70歳代に多いです。
そして、近年の高齢化に伴って患者数が増加しています。
昔は平均寿命が短かったために罹患する人が少なかったのですが、団塊世代が高齢者となり65歳以上の人口増加に伴ってALS患者さんが増えていると考えられるでしょう。
またアルツハイマー型認知症・パーキンソン病などほかの神経が損傷する疾患も、長寿化の影響により同様に増加しています。
以下の記事ではそれぞれの疾患について詳しく解説しているので興味がある方は一度目を通しておくのがおすすめです。

アルツハイマー型認知症とは?症状や原因・患者さんへの対応法をわかりやすく解説!

【医師監修】パーキンソン病の予防方法は?発症を抑えるために知るべきことを全て解説
ALSの原因について
ALSの原因は、未だ解明されていません。
しかし、ALSについての研究は多くの研究者によって続けられており、遺伝子異常・酸化ストレスやグルタミン酸過剰による神経障害といったさまざまな原因説が提唱されています。
食べ物が原因という仮説
一説によると、ALSの原因には食べ物が影響していると言われています。
化学調味料などに含まれるグルタミン酸の過剰摂取がALSを引き起こすのではないかという説が唱えられ、以来 グルタミン酸を多く含む化学調味料によってALSを患うと考える人が現れました。
しかし、グルタミン酸による影響説は、まだはっきりと解明されているわけではなくあくまで仮説の段階です。
グルタミン酸仮説とは?

グルタミン酸過剰説について、以下でもう少し詳しく解説しましょう。
グルタミン酸仮説では、グルタミン酸の再取り込みの障害によってシナプスの隙間に過剰に溜まってしまうことによって、運動ニューロンがダメージを受けることが発症の原因とされています。
そもそも人間が体を自由に動かせるのは、脳が指示を出しているからなのですが、運動ニューロンが正常に作動しているときはその指令が運動ニューロンを経由して各筋肉へと伝えられます。
運動ニューロンは、神経細胞体と樹状突起、そして軸索から構成されています。軸索と樹状突起には隙間が存在しており、その間の事をシナプスと言います。
脳から出た指令は、シナプス経由でニューロンが受け取ることによって電気信号に変わり、軸索に伝わります。そして軸索の末端からは神経伝達物質と呼ばれるグルタミン酸が放出されるのです。
この軸索の末端からは、神経伝達物質と呼ばれるグルタミン酸が放出されているのです。
ALS患者の場合、この取り込みが阻害され、グルタミン酸が過剰となってしまって運動ニューロンが死滅てしまうと考えられています。
紀伊半島などの環境要因
ALSは、環境による影響もあるのではないかと考えられています。
紀伊半島南部は、グアム島・西ニューギニアと並んで筋萎縮性側索硬化症(ALS)の多発地区で、とくに発症が多い地区では全国平均の50~100倍の発症率です。
グアム島では近年、かつてのALS多発地区が消滅し発症頻度は激減していますが、紀伊半島南部におけるALSの頻度は数十年前とあまり変わっていません。
また、グアム島と紀伊半島では、パーキンソン認知症複合 (PDC)という特異な神経疾患が多発する点も共通していますが、ALSと環境の因果関係については未だに解明されておらず謎に包まれています。
ストレス顆粒
ストレス顆粒とALSにも関係があるのではないかと言われています。
ストレス顆粒とは、神経細胞の中に存在するRNA-タンパク質複合体を多く含んだ構造体で、細胞が感染や熱ショックなどのストレスを受けた際に形成される凝集体です。
何らかの原因でストレス顆粒が消失せず過剰に蓄積した場合、筋萎縮性側索硬化症(ALS)や精神変異性疾患、がんなどの原因になると考えられています。
遺伝的要因
ALSは、約9割が遺伝と無関係に発症しますが、約1割は遺伝による家族性ALSだと考えられています。
活性酸素を解毒してくれるSOD1遺伝子が突然変異したためという説もあり、家族性ALSの約2割にこの症状が見られます。
他のALS患者も同じく活性酸素が影響して運動ニューロンが死滅しているものという研究もありますが、遺伝説はまだ未確定です。
神経栄養因子欠乏説
神経を成長させるために必要な栄養や、傷ついた細胞を回復させるために必要な栄養などが不足することにより、運動ニューロンが破壊され、ALSの発症に繋がったのではないかという説もあります。
以上がALSの原因として考えられている主な仮説ですが、上記に記したように明確な原因はいまだに解明されていません。
ALSの症状
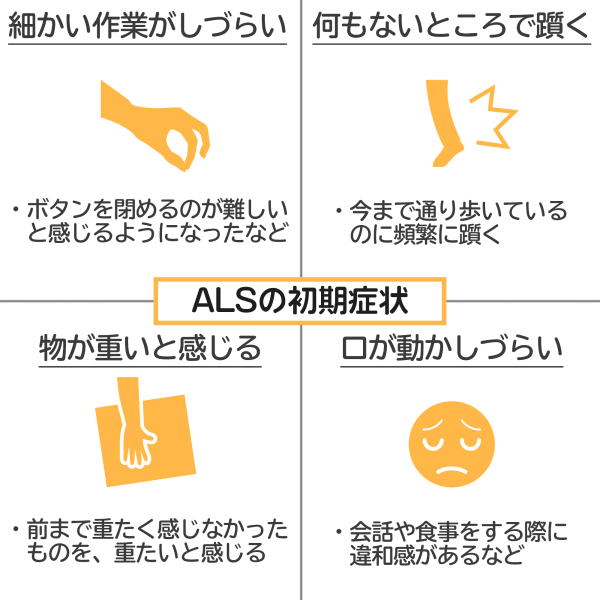
ALSの主な症状について、以下で詳しく解説していきます。
ALSの原因としてはっきり分かっていることは、神経伝達を担う運動ニューロンが関係していることです。
運動ニューロンは脊髄の中にある組織で、脳からの司令を受けて、手・足・口腔内・呼吸に関係する全身の随意筋を動かしています。
どの部分の運動ニューロンが侵され、どの筋肉が弱くなるかによって発生する症状が異なるため、一言にALSと言っても症状の現れ方はさまざまです。
下記では、ALSの症状として起こりやすいものを紹介します。
呼吸困難
自律神経・随意筋両方の働きで機能している呼吸は、ALSによる筋力の低下にともなって呼吸筋も弱まることによって障害があらわれます。
ALSが進行すると、仰向けで寝ることが困難・横を向いたり角度をつけなければ息を吸えないという症状があらわれ、更に悪化した場合は呼吸補助装置・人工呼吸器の装着が必要です。
筋力の低下
ALSの初期から現れる症状として、手足の動かしにくさがあり、これらを総じた症状を四肢型といいます。
箸が持ちにくい・重いものを持ち上げられない・走るときに足が動きにくいなど、初期症状として手足の不自由さを感じる方は多いです。
その理由は、手足を動かす運動ニューロンが侵されたことによって麻痺が生じることで、さらに病気が進行していくと筋力の低下により手足が痩せ細ってしまいます。
また筋力低下に伴って、関節が動かなくなるなどの筋肉の萎縮も見られ、最終的には筋力の低下はが全身に及びます。
全身の筋力低下・萎縮が認められるようになると、寝たきりになって介助が必要です。
口腔内の症状
運動ニューロンが侵されると、口腔内の筋肉も低下などが認められます。
口腔内の筋肉低下によって起きる障害を球麻痺型といい、話す際にろれつが回らない・言葉の発音がうまくいかない・食べ物が飲み込みにくくなるなどが主な症状です。
特に、食べ物の飲み込みにくさには注意が必要で、嚥下力の低下はむせを引き起こし、誤嚥性肺炎を発症することもあります。
起こりにくい症状
筋肉の低下・呼吸困難・嚥下力の低下などALSの主な症状とは逆に、ALSで最後まで侵されない部分が視覚・聴覚などの感覚です。
例えば、眼球を動かすなどの目の運動はしばらくの間可能で、目の動きで操作できるコンピューターも開発されてALS患者のコミュニケーションにも役立っています。
また寝たきりの状態が続くと床ずれ(褥瘡)が起きるのですが、ALSの患者では起きにくい症状です。
ALS患者に床ずれが起きにくい原因は、ALS患者さんの皮膚に何らかの変化が起きるためだと言われていますが、詳しいことは解明されていません。
筋肉委縮による筋力低下は、リハビリを行うことによって進行を遅らせることが可能です。
そのため、発症が発覚したのちは筋力トレーニングが必要になります。
ALSの方でも施設に入所することができるの?
ALS患者の施設選びについて以下で解説していきます。
50代の若年齢者向けの老人ホームは少ない
若い年齢でのALSは、施設選びが難航する場合があります。
高齢者と呼ばれる65歳以下でもALSを発症する方は多くいますが、老人ホームの多くは「60~65歳以上」と入居者を限定している施設が多く、若年齢者を受け入れる老人ホームは非常に数が少ないです。
その理由として、
- 施設側の若年者受け入れ態勢がない
- 他入居者とコミュニケーションがとりにくい
などがあげられます。
50代からの施設入居者は全体の割合からみると非常に少なく、そのため若年者の受け入れを想定している施設は限られるでしょう。
60・70・80代などの高齢者が多い施設内で、他入所者と年齢差があることからコミュニケーションがとりにくいとも考えられます。
中高年の入居は高額になるケースも
有料老人ホームの入居金は、年齢が若いほど高くなる傾向があり、中高年層の入居は費用も高額になるというケースが多いです。
入居金は通常、想定入居期間をもとに額が計算され「前払い家賃」として受け取られます。
若い年齢での入居では、その分入居期間も長く想定されるため入居金が高額になる仕組みです。
介護療養型医療施設は対応可能
病院に併設された介護療養型医療施設なら、ALSで必要とされるさまざまな医療行為に対応可能です。
介護療養型医療施設は、病院の医師・看護スタッフもおり、医療的な理由で老人ホーム入居をあきらめる人におすすめの施設と言われています。
ただし、介護療養型医療施設は近年廃止される病院が増えており、新規受け入れを断っている施設も多いです。
特養での受け入れは難しい
ALS患者さんのケアは、吸引・人工呼吸が必要な場合や筋力低下が原因で胃ろうが必要になる場合があり、病気の状態次第では医療処さまざまな置が必要になります。
特養は、胃ろう・吸引などの処置に対応してくれる施設もありますが、人工呼吸器など高度な医療処置が必要となる患者さんの場合には、看護師が少ない特養は不向きです。
また病気の症状が次第に進行していくALSは、入居時には対応可能でも病気が進行して施設が対応しきれなくなる場合があり、病気がある程度進行したら退院を求められることもあります。
病院には入れない場合も多い
そもそも、ALSの患者を受け入れられる専門病院は少ないです。
人工呼吸器の患者を受け入れ可能な病院は数が少なく、多くの病院は高度な措置が必要なALS患者を受け入れられません。
ALSでは、医者や看護師など専門スタッフが施設にいることが好ましいのですが、上記の理由で病院への長期入院ができない場合も多いです。
有料老人ホームでは対応をしてくれるケースもある
特養施設の受け入れが困難な場合には、有料老人ホームを選択しましょう。
有料老人ホームの中には、医療スタッフが多く医療機器もそろえているといういわゆる医療系老人ホームがあります。
このような施設なら、病気の進行状況が進んでも対応できるので、いずれ退院を求められることも少ないでしょう。
ただし、有料老人ホームは特養より費用が高い場合が多いのである程度の予算が必要です。
ALSの方が施設に入居する際の注意点
ALSでの施設入居について注意しておきたいポイントを紹介します。
医療措置がある施設への入居が安心
ALSの場合は、医療措置が可能な施設への入居が好ましいでしょう。
呼吸機能の低下・筋力の低下などでさまざまな医療行為が必要なALSは、症状の進行度によっては高度医療を必要とする場合もあり、医師・看護師が常勤している施設・専門知識のあるスタッフがいる施設を選ぶ必要があります。
施設選びに迷った際は、ケアマネージャーや施設の社会福祉士に相談すると、スタッフの揃った適切な施設を紹介してもらうことが可能です。
スタッフが該当の疾病に対する知識・理解・経験があるか確認
痰の吸引・人工呼吸器など24時間体制の医療が必要な場合も多いALSでは、スタッフが疾病に対する知識・理解・経験がある施設を選ぶことが重要です。
また病気の進行を抑える方法としてリハビリも重要なポイントとなりますが、老人ホームではリハビリの体制がない施設も多く車いすに座っているだけの状態を強いられることも。
ALSでは、車いす生活によって症状が悪化していく一方となるため注意しましょう。
ただし、老人ホームにはさまざまな特色があるため、リハビリスタッフがいる施設もあります。
病気が進行した時にも対応してもらえるか
ALSは進行性の病気で、医療措置が整っていない施設に入居すると、症状が進行した際に転居を求められる場合もあると前述しました。
そのため、入居施設を選ぶ際には病気が進行した時にも対応してもらえるかを事前に確認しておくことが重要です。
やむを得ず最後まで看てもらえない施設に入居する際には、どこまで対応可能なのかをしっかり確認しておきましょう。
リハビリの充実度をチェックしよう
進行性のALS治療として効果的な方法がリハビリとされ、ALSのケアには医師や看護師だけでなく、作業療法士や理学療法士などのリハビリ専門スタッフも必要です。
そのため、施設のリハビリが充実度は重要なので、しっかり確認しておきましょう。
リハビリの専門スタッフがいるか・希望する内容でケアプランが立てられるかなどについてしっかり確認してください。
家族側とホーム側がコミュニケーションを十分に取れるか
入居者本人へのケアも大切ですが、本人が病気を受け入れて前向きに治療を受けていくためには家族への精神的なケアも大切です。
家族側とホーム側がコミュニケーションを取りやすく、さまざまな相談ができる雰囲気であるかどうかも施設を選ぶ際の大切なポイントとしましょう。
また、面会や相談に赴きやすい距離であるかどうかも重要です。
最終的にはご本人が楽しく暮らせそうな施設にしよう
医療措置が可能か・専門スタッフの充実度・リハビリの有無など、ALSの施設選びについての注意点を挙げましたが、最終的には患者本人が楽しく暮らせそうな施設を選ぶことが重要です。
とくに第2号被保険者の場合は、周りとの年齢にも差が大きく孤立することもしばしばあります。
それでも、同年代のスタッフなど話し相手がいたり、趣味の話ができる人がいたりすると本人の精神面での支えとなり楽しく生活することが可能となるでしょう。
ご本人が抵抗なく介護を受け入れられる施設を選ぼう
日に日にできないことが増えてくることによって、精神的に参ってしまう患者さんも多いです。
そんな状況でも、患者さんを明るく励まし、前向きに介護を受け入れられる施設を選びましょう
心理士などによるメンタルケアや、同じ病気を持つ患者との交流がもてる施設を選ぶのがおすすめです。
ALSの治療法について
最期に、病院などで行われるALSの主な治療方法について紹介します。
医学的な治療
ALS治療で使われる薬には現在、飲み薬と注射薬の2種類があります。
中でも有名なのがリルゾールという飲み薬で、ALSの起因となるグルタミン酸による毒性を抑え、運動ニューロンを保護するのに有効です。
リルゾールは、患者の生存期間や人工呼吸器に頼る期間を数ヶ月伸ばしてくれるという結果もでており、グルタミン酸過剰説を裏付けました。
さらに2015年には、ALSに有効な注射薬(エダラボン)が承認され、治療の幅が広がりました。
これらの薬剤は、ALSの進行を抑える効果はありますが、ALSを完全に治す薬ではありません。
しかし、ALSの効果的な治療薬については、現在さらに研究が続けられておりALSが難病と言われなくなる日もいずれ来るでしょう。
リハビリによる治療
進行性で筋肉が萎縮していくALSには、リハビリによって進行を遅らせる効果が得られます。
ALSに効果的なリハビリの内容とは、
などです。
これらは病院の医師の指示によって、作業療法士・理学療法士などが行います。
精神面での治療
初期段階では自殺する人もいるくらいALSは精神面での落ち込みが大きく、精神面での治療が欠かせません。
ALSは脳の病気ではないので患者は最後まで意識がしっかりしていますが、自分の体が次第に侵されて不自由になっていくことで精神的に参ってしまうことも多いです。
メンタルケアは、前向きにリハビリや治療に取り組むきっかけにもなります。


























